¿Qué es la retinopatía diabética?
La retinopatía diabética es una complicación ocular de la diabetes mellitus que afecta los vasos sanguíneos de la retina, la capa de tejido sensible a la luz que recubre el interior del ojo. Los niveles elevados de glucosa en sangre mantenidos durante años provocan daño en las paredes de estos diminutos vasos, causando fugas de líquido, sangrado y, eventualmente, la formación de vasos anormales que pueden llevar a la pérdida severa de la visión.
En México, donde la diabetes afecta a más de 12 millones de personas, la retinopatía diabética constituye una de las principales causas de ceguera en adultos en edad productiva. En Oaxaca, la prevalencia de diabetes es particularmente preocupante, lo que hace indispensable que todo paciente diabético se realice revisiones oftalmológicas periódicas, aún cuando su visión parezca normal.
Síntomas
En sus fases iniciales, la retinopatía diabética generalmente no produce síntomas. Esta es precisamente la razón por la que resulta tan peligrosa: el daño puede progresar significativamente antes de que el paciente perciba algún cambio en su visión. Conforme la enfermedad avanza, pueden presentarse:
- Manchas o puntos flotantes: sombras oscuras o hilos que se mueven en el campo visual, causados por pequeñas hemorragias dentro del ojo.
- Visión borrosa o fluctuante: la agudeza visual puede variar de un día a otro, especialmente con cambios en los niveles de glucosa.
- Zonas oscuras o vacías en el campo visual: áreas donde la retina ha dejado de funcionar correctamente.
- Dificultad para percibir colores: los colores pueden verse deslavados o alterados.
- Pérdida súbita de la visión: en casos de hemorragia vítrea masiva o desprendimiento de retina traccional, la visión puede perderse de forma abrupta.
Causas y factores de riesgo
La hiperglucemia crónica daña las células que recubren los vasos sanguíneos retinianos (células endoteliales y pericitos), debilitando sus paredes. La enfermedad progresa en dos etapas principales:
- Retinopatía no proliferativa: los vasos dañados presentan microaneurismas (pequeñas dilataciones), hemorragias puntiformes y exudados (depósitos de lípidos). Puede haber edema macular —acumulación de líquido en la zona central de la retina— que afecta la visión de detalle.
- Retinopatía proliferativa: ante la falta de oxígeno, la retina genera factores de crecimiento que estimulan la formación de neovasos (vasos sanguíneos anormales). Estos vasos son frágiles y sangran fácilmente hacia la cavidad vítrea, causando hemorragias graves. Además, pueden generar tejido fibroso que traccione y desprenda la retina.
Los principales factores que aumentan el riesgo y aceleran la progresión son:
- Duración prolongada de la diabetes (más de 10 años).
- Mal control glucémico (hemoglobina glucosilada HbA1c elevada).
- Hipertensión arterial no controlada.
- Dislipidemia (colesterol y triglicéridos elevados).
- Embarazo en mujeres diabéticas.
- Tabaquismo.
Diagnóstico
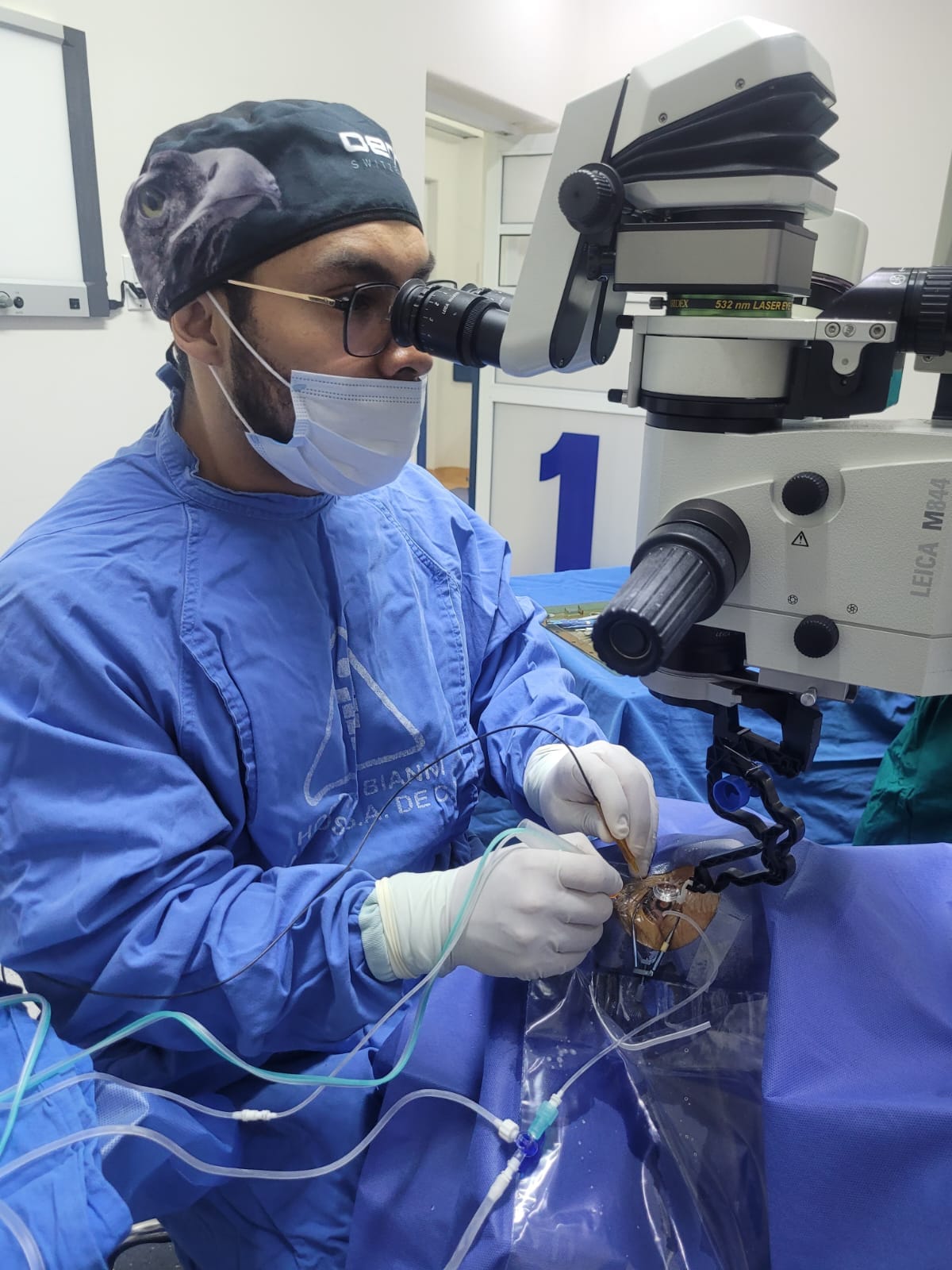
El Dr. Kalid Barush, subespecialista en retina y vítreo, cuenta con la experiencia y el equipo necesarios para el diagnóstico preciso de la retinopatía diabética. La evaluación incluye:
- Fondo de ojo con pupila dilatada: permite visualizar directamente la retina, sus vasos sanguíneos, la presencia de hemorragias, exudados y neovasos.
- Tomografía de coherencia óptica (OCT): genera imágenes de alta resolución de las capas retinianas para detectar y cuantificar el edema macular.
- Angiografía con fluoresceína: inyección de un colorante en vena que permite fotografiar el flujo sanguíneo retiniano e identificar áreas de fuga, isquemia y neovascularización.
Tratamiento
El tratamiento depende de la etapa y severidad de la retinopatía:
- Control metabólico estricto: es la base del tratamiento en todas las etapas. Mantener la glucosa, la presión arterial y los lípidos dentro de metas terapéuticas reduce significativamente el riesgo de progresión.
- Inyecciones intravítreas de anti-VEGF: medicamentos como ranibizumab, bevacizumab o aflibercept se inyectan directamente en el ojo para reducir el edema macular y frenar la formación de neovasos. Es el tratamiento de primera línea para el edema macular diabético.
- Fotocoagulación láser: se aplica láser sobre las áreas retinianas isquémicas para destruir el tejido que produce factores de crecimiento vascular, deteniendo la formación de neovasos.
- Vitrectomía: cirugía de retina y vítreo indicada en casos de hemorragia vítrea persistente, desprendimiento de retina traccional o membranas fibrovasculares. El Dr. Barush, como especialista en cirugía vitreorretiniana, realiza este procedimiento con tecnología de microincisión.
Preguntas frecuentes
No todos, pero el riesgo es muy alto. Se estima que después de 20 años con diabetes, más del 90% de los pacientes con diabetes tipo 1 y alrededor del 60% de los pacientes con tipo 2 presentan algún grado de retinopatía. Un buen control de la glucosa, la presión arterial y los lípidos reduce significativamente el riesgo.
Todo paciente diabético debe realizarse un examen de fondo de ojo con pupila dilatada al menos una vez al año. Si ya existe retinopatía, las revisiones pueden ser cada 3 a 6 meses según la severidad. Las mujeres diabéticas embarazadas requieren revisión cada trimestre.
El daño retiniano ya establecido generalmente no se revierte, pero el tratamiento oportuno puede detener su progresión y, en muchos casos, mejorar la visión. Las inyecciones intravítreas de anti-VEGF pueden reducir el edema macular y mejorar la agudeza visual. Por ello, la detección temprana es la clave para preservar la visión.
Es la acumulación de líquido en la mácula, la zona central de la retina responsable de la visión de detalle. Puede ocurrir en cualquier etapa de la retinopatía diabética y es la causa más frecuente de pérdida visual en pacientes diabéticos. Se trata eficazmente con inyecciones intravítreas de medicamentos anti-VEGF.
Tratamiento disponible: Conozca la cirugía de retina y vítreo →